مرگ ناگهانی قلبی و احیاء قلبی ریوی
مرگ ناگهانی قلبی و احیاء قلبی ریوی
مرگ ناگهانی قلبی و احیاء قلبی ریوی
فرمت: pdf تعداد صفحات: 9
مقدمه
مرگ ناگهانی قلبی یا Sudden Cardiac Death) SCD) از شایع ترین علل مرگ در کلیه جوامع بوده و عمده مرگ های ناگهانی طبیعی نیز منشاء قلبی دارند. از طرف دیگر ۵۰٪ کلیه مرگهای قلبی به صورت ناگهانی و غیر منتظره رخ داده و در حداقل ۲ از این مرگ های ناگهانی، SCD اولین واقعه قلبی بیمار است یا از زیر گروه های جمعیتی ایجاد می شود که قبل از مرگ به عنوان جمعیت کم خطر قلبی ارزیابی شده بودند. خود SCD پیامدی مستقیم از ایست قلبی (cardiac arrest) است. ایست قلبی در صورتی که به سرعت درمان شود می تواند برگشت پذیر باشد. با پیشرفت سریع و شگرف تکنیکهای احياء و ابداع تجهیزات جدید تلاش های زیادی در کلیه جوامع در جهت درمان سریع و جلوگیری از مرگ بیماران دچار ایست قلبی به عمل آمده است. با این حال هنوز SCD مشکل بهداشتی کلیه جوامع بوده و سبب میلیون ها مورد مرگ و میر سالانه در جهان می شود.
تعریف
تعریف SCD عبارتست از مرگ طبیعی با علل قلبی که در آن ایست قلبی ظرف یک ساعت از دگرگونی حاد وضعیت بالینی بیمار و شروع علائم هشداردهنده مبنی بر قریب الوقوع بودن خطر اتفاق بیفتد. این علائم ممکن است به صورت درد سینه جدید یا معادل آن، تپش قلب، تنگی نفس، سرگیجه یا احساس ضعف غیرعادی بوده و ممکن است برای اولین بار در فردی که به ظاهر سابقه بیماری قلبی شناخته شده نداشته و یا اگر داشته اخیرا وضعیت پایداری داشته است بروز کرده باشد.
تعریف یک ساعت زمانی است که در این بازه زمانی شاهدی وجود داشته باشد و یا حداقل با تماس تلفنی و غیره دیگران را در جریان علائم خود قرار داده باشد. از نقطه نظر پزشکی قانونی در مواردی که شاهد وجود ندارد، بروز مرگ در کسی که طی ۲۴ ساعت گذشته زنده و به نظر وضعیت عادی داشته نیز ناگهانی تلقی می گردد. از طرف دیگر اگر به واسطه احیای قلبی ریوی (CPR) و مراقبت های پیشرفته در ICU مرگ بیولوژیک چند روز پس از حادثه اولیه به تعویق بیفتد، مبنای تعریف همچنان بروز ایست اوليه قلبی زیر یک ساعت بوده و در این صورت نیز مرگ ناگهانی تلقی می گردد.
کلاپس قلبی عروقی (cardiovascular collapse) به صورت از بین رفتن ناگهانی گردش خون مؤثر به علل قلبی یا عروقی محیطی تعریف می شود که ممکن است سیر کاملا خوش خیمی داشته و خودبخود برگشت پذیر باشد (هایپوتنشن وضعیتی و سنکوپ های نوروکاردیوژنیک و وازوواگال) یا بدون مداخله، برگشت ناپذیر شده و منجر به ایست قلبی و در نهایت مرگ بیمار گردد. پس کلاپس قلبی عروقی در مقایسه با ایست قلبی اصطلاحی کلیتر بوده و از علل کاملا خوش خیم تا علل مرگبار را شامل میشود در حالی که ایست قلبی اصولا نیازمند مداخله جهت احیاء و برگشت بیمار است. در نهایت مرگ، به صورت توقف غيرقابل برگشت کلیه فعالیتهای بیولوژیک تعریف می شود.
اتیولوژی
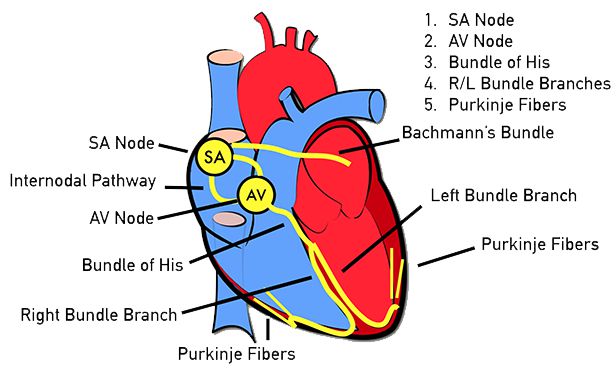
مهم ترین مکانیسم الکتریکی ایجاد کننده ایست قلبی فیبریلاسیون بطنی (VF) است که تا ۸۰٪ از علل ایست قلبی را شامل می شود. دومین عامل ایست قلبی، برادی آریتمی های شدید و مداوم، آسیستول و فعالیت الکتریکی بدون نبض یا Pulseless Electrical Activity) PEA) می باشد. در این حالت که قبلا به آن electromechanical dissociation یا EMD اطلاق میشد علیرغم ثبت فعالیت الکتریکی قلبی در مانیتور بیمار، فعالیت مکانیکی و پمپاژ قلب متوقف شده، گردش خون و نبضی ایجاد نمی شود و پیش آگهی مشابه آسیستول دارد. در نهایت علت نادرتر ایست قلبی تاکی کاردی بطنی (VT) است.
وضعیت حاد برون ده پایین بطنی (acute low cardiac output states) در صورتی که شروع سریع و ناگهانی داشته باشد ممکن است از نظر بالینی مشابه ایست قلبی نمایان شود که به عنوان مثال می توان از آمبولی حاد و massive ریه، آنافیلاکسی شدید، پارگی قلب و تامپوناد قلبی نام برد. همانطور که ذکر شد اختلالات قلبی شایع ترین علل مرگ ناگهانی طبیعی هستند. اولین peak سنی بروز SCD در ۶ ماه اول زندگی است که به آن سندرم مرگ ناگهانی شیرخواران (Sudden Infant Death Syndrome) یا SIDS اطلاق می شود.
بروز SCD در دوران کودکی و نوجوانی کاهش و مجددا در سن بالای ۳۰ سال شروع به افزایش می کند و در محدوده سنی ۴۵ تا ۷۵ سالگی به peak دوم خود می رسد. همچنین با افزایش سن نسبت مرگهای ناگهانی قلبی (SCD) به كل مرگهای ناگهانی به طرز قابل توجهی افزایش می یابد به گونه ای که این نسبت در سنین میانسالی و کهولت به ۸۸٪ می رسد در حالی که در سنین کمتر از ۱۳ سال فقط ۲۰٪ از مرگهای ناگهانی منشاء قلبی دارند. بروز SCD علاوه بر تفاوت سنی در دو جنس نیز متفاوت است. اگرچه در همه سنین SCD در آقایان شایع تر از خانم های همسن است، در سنین پایین تر این تفاوت فاحش تر و با افزایش سن این تفاوت کمتر می شود. این تفاوت بروز SCD در سنین مختلف و در دو جنس به موازات شیوع بیماری عروق کرونر حرکت می کند. فاکتورهای ژنتیکی نیز در شیوع SCD نقش مهمی دارد.

در مطالعات متعددی استعداد خانوادگی به SCD به عنوان شکل مشخصی از تظاهر بیماری عروق کرونر نشان داده شده است. در برخی سندرم ها مانند کاردیومیوپاتی هیپرتروفیک (HCM)، سندرم QT طولانی مادرزادی و سندرم بروگادا (Brugada Syndrom) خطر مشخص و ارثی بروز SCD ثابت شده است. HCM شایع ترین علت SCD در افراد جوان به ویژه جوانان ورزشکار حرفه ای است. در همه دنیا بیماری آترواسکلروتیک عروق کرونر و پیامدهای آن شایع ترین بیماری ساختمانی زمینه ساز SCD در سنین میانسالی و کهولت است که تا ۸۰٪ از علل SCD را شامل می شود. کاردیومیوپاتی ها (مجموعا فرمهای دیلاته و هیپرتروفیک) حدود ۱۵- ۱۰٪ از علل SCD را شامل می شوند و سایر اتیولوژی های دیگر جمعا ۱۰- ۵٪ علل SCD را تشکیل میدهند. سندرم های آریتموژنیک ارثی مانند سندرم بروگادا و سندرم QT مادرزادی در سنین نوجوانی و جوانی شیوع بیشتری دارند. زیر گروه های پرخطر شناخته شده ای وجود دارند که احتمال وقوع SCD درصد وقوع SCD در سال) در آنها در مقایسه با جمعیت کلی بسیار بالاتر است. این زیر گروه ها به ترتیب شیوع عبارتند از:
- بیماران با سابقه MI و اختلال عملکرد سیستولیک بطن چپ که در دوران نقاهت MI (بین روز سوم تا هفته ششم) دچار تاکی آریتمی های بطنی شده اند. لازم به ذکر است بروز VF یا VT طی ۴۸ ساعت اول سکته قلبی مستقیما در نتیجه ایسکمی بوده و احتمال تکرار آنها پس از رفع ایسکمی حاد پایین است ولی در صورت بروز پس از فاز حاد حمله قلبی که ناشی از اسکار در ناحیه نکروتیک MI هستند و نه ایسکمی حاد، احتمال تکرار آنها در آینده و متعاقبا ایست قلبی قابل توجه است. معمولا بدنبال MI تا ۱۸-۶ ماه بیمار در معرض SCD قرار دارد و در صورت عدم وقوع حادثه ای طی این مدت به طور قابل توجهی ریسک وقوع SCD کاهش می یابد.
- زیر گروه پر خطر بعدی بیمارانی هستند که سابقه ایست قلبی در گذشته داشته اند که توانسته اند با مداخلات انجام شده از آن جان سالم به در ببرند.
- بیماران دچار نارسایی احتقانی قلب (CHF) و اختلال عملکرد سیستولیک بطن چپ با کسر جهشی یا EF کمتر از ۳۵٪
- افراد با سابقه وقایع عروق کرونر.
- بیماران دارای ریسک فاکتورهای شناخته شده بیماری عروق کرونر.
علی رغم بروز بسیار بالاتر (در صد وقوع) SCD در زیر گروه های جمعیتی پر خطر فوق نسبت به جمعیت کلی جامعه، به دلیل فراوانی بیشتر جمعیت کم خطرتر، در مجموع تعداد موارد SCD در سال در جمعیت های کم خطر بیشتر است.
ادامه مطلب را با دانلود فایل پیوستی مشاهده کنید.
برای دیدن لینک دانلود در سایت ثبت نام و اکانت خود را ویژه کنید
ورود یا ثبـــت نــــاممزایای اشتراک ویژه : دسترسی به آرشیو هزاران مقالات تخصصی، درخواست مقالات فارسی و انگلیسی، مشاوره رایگان، تخفیف ویژه محصولات سایت و ...
حتما بخوانید:
⇐ روش های تشخیصی غیر تهاجمی قلب
⇐ شرح حال و معاینه بالینی بیماران قلبی عروقی


دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.